就像洗頭洗澡一樣,我們人自古以來就懂得用水來洗淨身上的污穢來達到清潔。然而當談到「鼻沖洗」或「洗鼻子」時,第一個聯想到的可能是過往被水嗆到的不舒服感。到底該不該洗鼻子呢?洗鼻子是要洗去鼻子裡的髒污嗎?洗鼻子會很危險嗎?到底要怎麼洗鼻子呢?
先說結論:洗鼻子雖然有些不舒服,但經過練習與習慣後的接受度其實很高,在規律長期的清洗下,對於過敏性鼻炎、鼻竇炎、感冒與鼻子手術後都可以顯著減少鼻子的症狀,是天然又低風險的輔助治療方式,值得大家一起來了解!
洗鼻子的文章與教學已經很多,預計會分成兩個部分跟大家介紹
1. 為什麼要洗鼻子?洗鼻子到底有沒有用?
2. 洗鼻子到底該要怎麼洗?最齊全的介紹在這裡
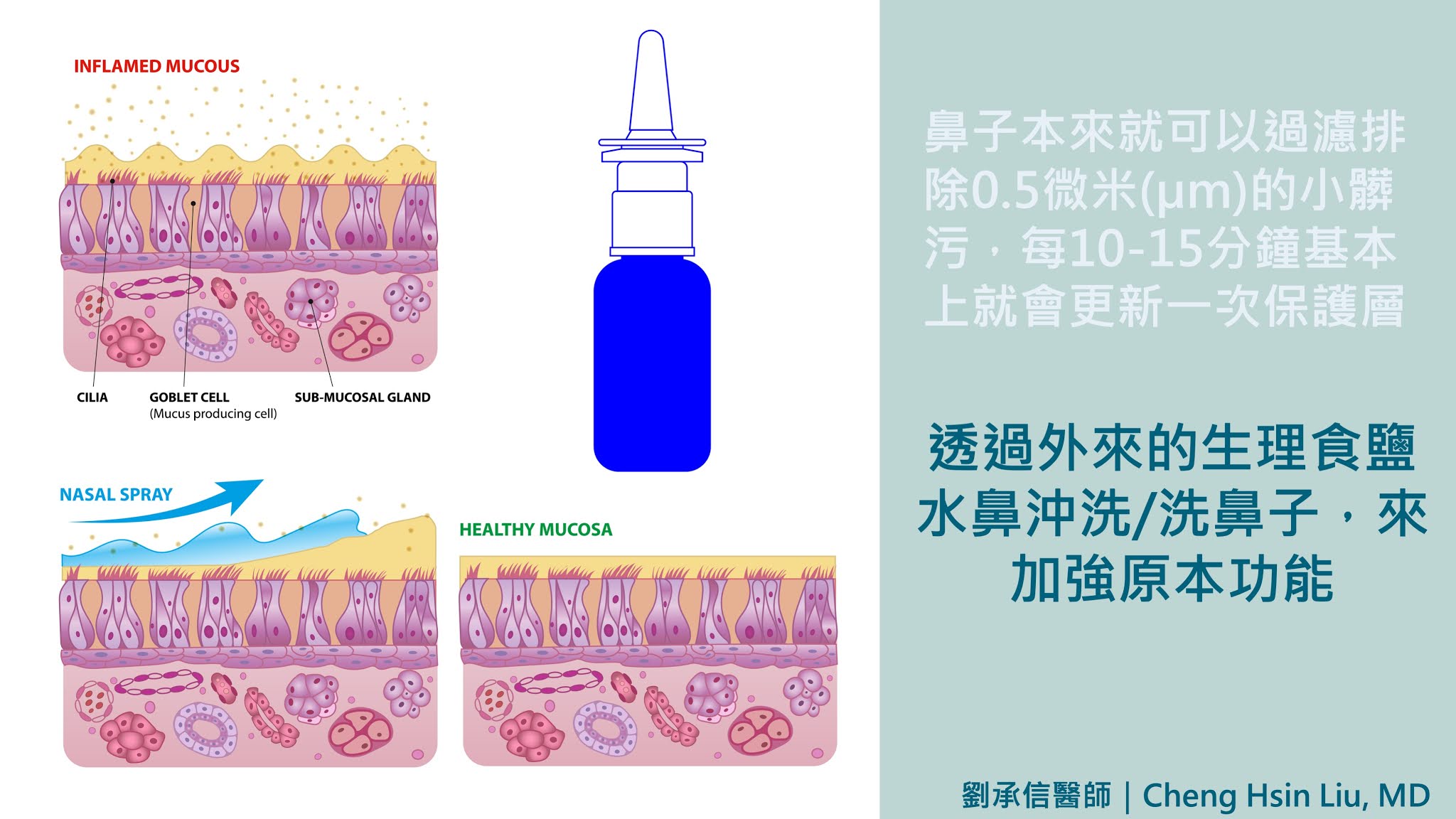
正常鼻子每天已有1公升的黏液幫我們的鼻子自動清潔
鼻內的粘膜跟一般呼吸道的粘膜一樣,都是偽複層纖毛柱狀上皮 (Pseudostratified Ciliated Columnar Epithelium),有小小的纖毛擺動可以排出髒污;另外又多了分泌鼻黏液保護粘膜的杯狀細胞(Globet Cell)。
杯狀細胞與纖毛細胞共同分泌兩層液態保護層(Gel layer and Sol layer)在鼻黏膜上,再加上纖毛擺動,可以過濾排除0.5微米(μm)的小髒污,每10-15分鐘基本上就會更新一次保護層,鼻子根本是效率良好的空氣清淨機呀!
但若因為病毒感冒、過敏鼻炎、鼻竇發炎或是手術後的血塊分泌物,造成整個鼻黏膜清除效率降低,這時候就可以透過外來的生理食鹽水鼻沖洗/洗鼻子,來加強原本功能。
以下幫大家瀏覽了近幾年的重要研究、論文發表與臨床指引加上自身的經驗,希望能讓大家更了解洗鼻的重要性與方法。
小朋友每天過敏打噴嚏,過敏性鼻炎洗鼻子有用嗎?
過敏性鼻炎與非過敏性鼻炎,無論是基因、免疫功能、自律神經與環境因素(空氣污染、花粉塵瞞、冷熱溫差)都可能會造成鼻塞過敏,大大的降低生活品質。除了最主要的三大症狀:流鼻水、打噴嚏及鼻塞,另外還會合併有眼睛癢、黑眼圈、嗅覺降低、頭暈目眩等症狀。
常見的治療與預防可以靠「預防、環境、營養」生活調整、抗組織胺或口服去充血劑等口服藥,以及方便好用的鼻噴劑(類固醇、抗組織胺)。而生理食鹽水的洗鼻子或鼻沖洗,則是天然有效又方便的好方法唷。
根據這幾年比較新的研究顯示,一不管成人或小孩,洗鼻子比起沒洗鼻子,四周後病人自覺症狀有改善,四周到三個月時症狀仍持續改善。如果一開始已經有在使用類固醇鼻噴劑或口服抗組織胺的話,有沒有洗鼻子其實症狀嚴重度的效果並不顯著。
不管是極低量洗(5ml/nostril per application)、低量洗(5-60ml/nostril per application)、高量洗(>60ml/nostril per application)在四周的使用後都有效過,在四周後到六個月內反而高量洗效果不顯著。不管是使用等張食鹽水或高張食鹽水都有效果,但高張效果可能較好。
感冒鼻竇炎黃鼻涕好難受,洗鼻子會有幫助嗎?
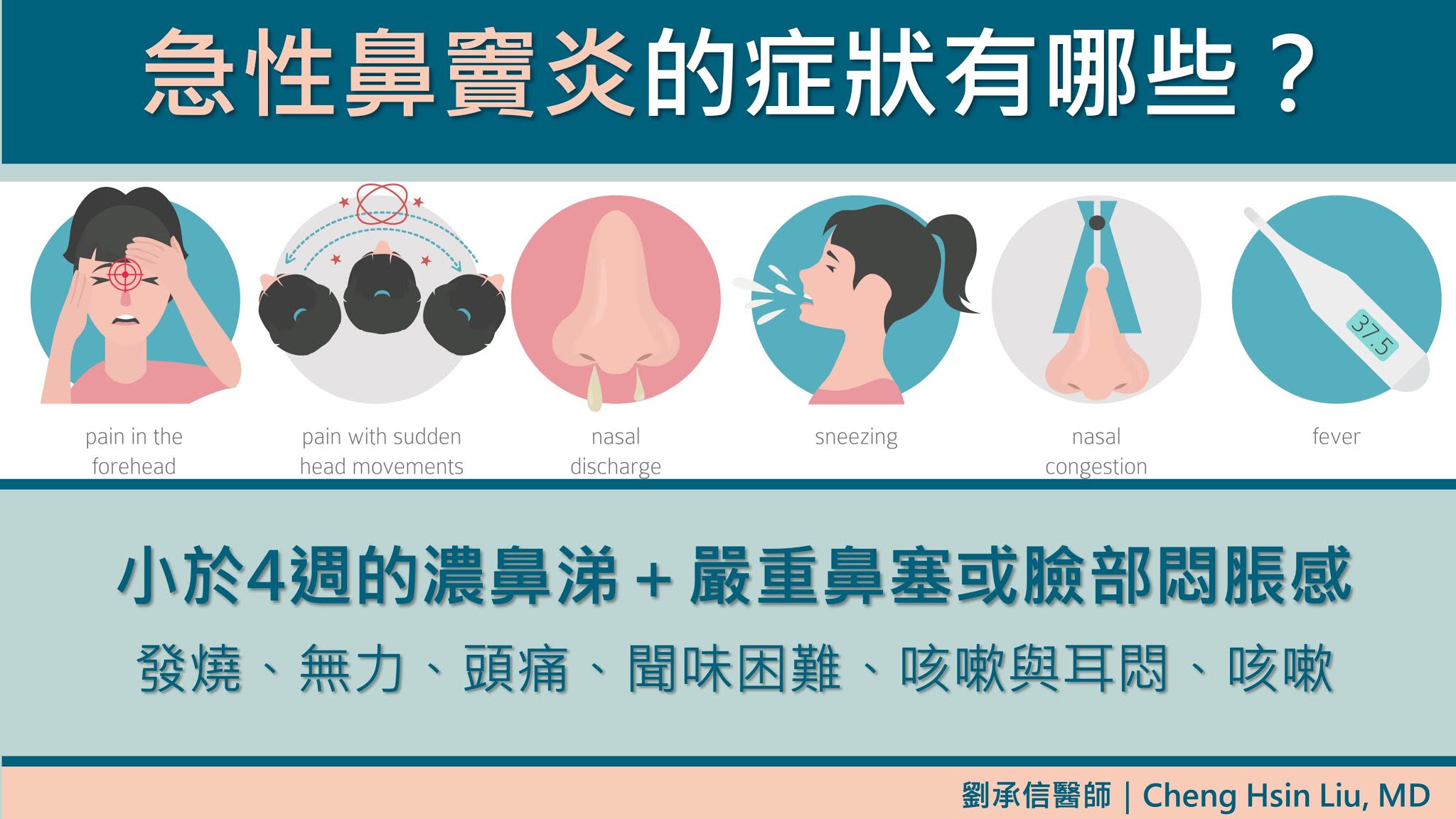
鼻竇炎,就是影響鼻腔同時也影響鼻竇的感染,常見有上頷竇(87%)、篩竇(65%)、蝶竇(39%)、額竇(32%)。最主要是鼻塞腫脹、濃稠鼻涕、臉頰與上牙齦悶脹;另外也有可能有發燒、無力、頭痛、聞味困難、咳嗽與耳悶、咳嗽等症狀。
治療的方式有生活調整如適度補充水分、增加空氣濕度、遠離過敏原、避免吸菸與二手菸,都是最基本的防禦原則。另外除了藥物以外,鼻沖洗或洗鼻針對不同的診斷與年齡,會有著不同的建議唷
1. 小孩與成人的感冒、急性病毒性鼻竇炎:可以改善症狀,可以使用
感冒時使用食鹽水沖洗鼻腔,可以減少鼻分泌物的產生與鼻塞的感受,對於之後抗組織胺等藥物的使用可以更減少。雖然沖洗後偶爾有鼻子輕微出血、耳朵有悶塞感等症狀,但相對於帶來的好處,對於可以接受的病人,洗鼻子是個可以參考的治療選項。
另外根據2020年針對嬰幼兒的研究,沖洗鼻子對於鼻子症狀有明顯改善,但對於其他感冒的呼吸道症狀沒有幫助,不過可以減少之後演變成嚴重鼻竇炎的機會。
2. 成人的急性病毒後鼻竇炎:理論上有效,但沒有特別建議
使用較高水量(250ml)的溫鹽水沖洗可以減少黃鼻涕與鼻涕倒流;有些研究則顯示經過六週後也沒有比較改善,理論上有效但沒有特別建議使用。
3. 成人的細菌性鼻竇炎:資料不足,沒有特別建議
有研究顯示比較高張水噴霧、等張食鹽水噴霧,與不噴霧狀況下治療後,三組在治療的症狀改善與病程長短並沒有顯著差異,所以沒有特別建議要沖洗。
4. 小孩與成人的慢性鼻竇炎:有效,建議使用!
大多數的研究有正面效益,沖洗時間3-12個月會比起3個月內的沖洗更有效果;不管有沒有鼻息肉,在經過一個月的沖洗對於症狀改善都有幫助。根據研究,副作用不顯著以外,有三分之二的小孩可以接受。
5. 針對鼻及鼻竇手術後:有效,建議使用
目前的研究都已經稍微過時,但仍然建議可以用較高水量的等張生理食鹽水,在術後24-48小時後即可進行鼻沖洗洗鼻。
洗鼻子對於過敏性鼻炎、鼻竇炎、感冒與鼻子手術後都可以顯著減少鼻子的症狀
生理食鹽水的鼻部沖洗廣泛使用在鼻竇炎、過敏性鼻炎、一般的上呼吸道感染甚至是鼻腔手術後。對於鼻竇炎或鼻部手術後傷口,每日高濃度生理食鹽水沖洗(>150ml),經過3個月可以減緩症狀;對過敏性鼻炎,少部分研究顯示連續沖洗四周以上會有症狀的改善。
洗鼻子雖然有些不舒服,但經過練習與習慣後的接受度其實很高,在規律長期的清洗下,對於過敏性鼻炎、鼻竇炎、感冒與鼻子手術後都可以顯著減少鼻子的症狀,是天然又低風險的輔助治療方式,值得大家一起來嘗試!
但到底該要怎麼洗呢?我們繼續看下去!
參考文獻
1. European Position Paper on Rhinosinusitis and Nasal Polyps 2020 Rhinology . 2020 Feb 20;58(Suppl S29):1-464. Q1 IF: 3.019
2. Saline nasal irrigation for acute upper respiratory tract infections in infants and children: A systematic review and meta-analysis Paediatr Respir Rev . 2020 Nov;36:151-158. Q1 IF: 2.716
3. Effectiveness of Hypertonic Saline Nasal Irrigation for Alleviating Allergic Rhinitis in Children: A Systematic Review and Meta-Analysis J Clin Med . 2019 Jan 9;8(1):64. Q1 IF: 3.303
4. Saline irrigation for allergic rhinitis Cochrane Database Syst Rev . 2018 Jun 22;6(6):CD012597. Q1 IF: 7.89
5. Nasal saline irrigation: a clinical update Int Forum Allergy Rhinol . 2019 May;9 Q1 IF: 2.611
6. Saline irrigation for chronic rhinosinusitis Cochrane Database Syst Rev . 2016 Apr 26 Q1 IF: 7.89
7. Saline nasal irrigation for acute upper respiratory tract infections. King D, Mitchell B, Williams CP, Spurling GK. Cochrane Database Syst Rev. 2015 Apr 20;(4):CD006821. Q1 IF: 7.89
8. Squeeze bottle versus syringe nasal saline irrigation for persistent allergic rhinitis - a randomized controlled trial Rhinology . 2020 Oct 1;58(5):460-464. Q1 IF: 3.019
9. Budesonide vs Saline Nasal Irrigation in Allergic Rhinitis: A Randomized Placebo-Controlled Trial Otolaryngol Head Neck Surg . 2020 Jun;162(6):979-984 Q2 IF: 2.341
10. Effects of self-prepared hypertonic nasal saline irrigation in allergic rhinitis: A randomized controlled trial Asian Pac J Allergy Immunol . 2020 Sep;38(3):200-207. Q4 IF: 1.247
11. Evaluation of patient nasal saline irrigation practices following endoscopic sinus surgery Int Forum Allergy Rhinol . 2018 Jan;8(1):32-40. Q1 IF: 2.611
12. The effects of nasal irrigation with various solutions after endoscopic sinus surgery: systematic review and meta-analysis J Laryngol Otol . 2018 Aug;132(8):673-679. Q4 IF: 1.098